Vergleich sozialer Kosten
Inhalt: |
1. Spart Rauchen Kosten im Gesundheitswesen? 2. Das Klischee von den teuren Senioren 3. Gesundes Leben entlastet Gesundheitssystem |
1.) Spart Rauchen Geld im Gesundheitswesen?
Argumente und Gegenargumente
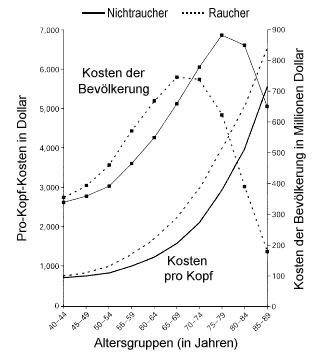
|
|
Geschätzte jährliche Pro-Kopf-Kosten für Gesundheits-
fürsorge von holländischen Männern in 1988 und für die
männliche Bevölkerung in einer Lebenstabelle, entspre-
chend dem Alter und den Rauchgewohnheiten.
Die Pro-Kopf-Kosten für Frauen in den selben Alters- gruppen sind denen der Männer sehr ähnlich. |
AUTHORS: Barendregt JJ, et al
JOURNAL: NEJM 337:1052-7, Oct. 97
ÜBERSETZT von Paul Lenz
Zusammenfassung:
Hintergrund: obwohl das Einstellen des Rauchens aus der Sicht der
öffentlichen Gesundheit erstrebenswert ist, werden die Konsequenzen
in Hinsicht auch die Kosten der Gesundheitsfürsorge noch
diskutiert. Raucher haben mehr Krankheiten als Nichtraucher, aber
Nichtraucher leben länger und können in höherem Alter
höhere Gesundheitskosten auf sich laden. Wir analysierten die
Gesundheitskosten für Raucher und Nichtraucher und schätzten
die wirtschaftlichen Konsequenzen eines Rauchstopps.
Methoden:Wir benutzten drei Lebenstabellen, um die Auswirkungen
des Rauchens auf die Gesundheitskosten zu untersuchen - eine für
eine gemischte Population von Nichtrauchern und Rauchern, eine für
eine Population von Rauchern und eine für eine Population von
Nichtrauchern. Wir benutzten auch eine dynamische Methode, um die
Auswirkungen eines Rauchstopps auf die Gesundheitskosten im Laufe der
Zeit zu bestimmen.
Ergebnisse: Die Kosten der Gesundheitsfürsorge für
Raucher eines bestimmten Alters sind 40 Prozent höher als diese
für Nichtraucher, aber in einer Population, in der niemand raucht,
würden die Kosten bei Männern 7 Prozent und bei Frauen 4
Prozent höher sein als die Kosten in der momentanen gemischten
Population von Rauchern und Nichtrauchern. Falls alle Raucher
aufhören würden, würden die Gesundheitskosten zuerst
niedriger sein, aber nach 15 Jahren würden sie höher sein
als in der Gegenwart. Ein völliger Rauchstopp würde auf lange
Sicht die Gesundheitskosten erhöhen, aber er könnte immer noch
unter vernünftigen Annahmen als ökonomisch wünschenswert
gesehen werden.
Schlussfolgerung: Wenn man aufhört zu rauchen, würden
Gesundheitskosten eingespart, aber nur auf kurze Sicht. Am Ende
würde ein Rauchstopp zu erhöhten Gesundheitskosten
führen.
Entgegnungen:
An den Herausgeber:
Die Schlussfolgerung von Barendregt et al. (Ausgabe Oct. 9), dass
das Beenden des Rauchens letztendlich zu erhöhten Gesundheitskosten
führt, ist fraglich, denn die Autoren unterschätzen die
Unterschiede in den Gesundheitskosten zwischen Rauchern und
Nichtrauchern. Sie ordnen dem Rauchen die führenden durch Rauchen
verursachten Krankheiten zu, darunter Herzleiden, Schlaganfall,
Lungenkrebs und einige andere Krebsarten sowie COPD [dazu gehören
u. a. Asthma bronchiale und Lungenemphysem Anm. Webmaster].
Den Berichten des Surgeon General [der höchste amerikanische
Gesundheitsbeamte Anm. Webmaster] zufolge haben Raucher auch
ein höheres Risiko für eine Vielzahl von anderen Krankheiten,
darunter Lungenentzündung, Grippe, Bauchschlagader-Aneurysma
[Ausweitung, Aussackung Anm. Webmaster], Magen- und
Zwölffingerdarmgeschwüre sowie Grauer Star. Addiert
man diese Bedingungen, so erhöhen sich die kurzfristigen
Krankenhausaufenthalte für durch Rauchen verursachte Krankheiten
um schätzungsweise 30 Prozent.
[Quelle]
Die Autoren unterstreichen die Resultate bei der Einbeziehung von
geringen Kostenraten in Prozent (Kosten für das
Gesundheitssystem, wenn es keine Raucher mehr geben würde,
Anm. der Verf.), welche die These unterstützen, dass für
eine nichtrauchende Population schließlich höhere
Gesundheitssystemkosten entstehen würden. Aber ihre
vergleichende Analyse mit unterschiedlichen Kostenraten stellt
diese Schlussfolgerung als zweifelhaft dar, da sie niedrigere
Kosten bei Nichtrauchern mit Kostenraten von 4,5% und höher
kalkulieren. Die Autoren lehnen ein Einbeziehen von Kostenraten
jedoch ab, sie führen unterschiedliche Meinungen bei der
Einbeziehung von lebenslangen Kosten an. Es ist als kontrovers
anzusehen, Einwirkungen auf die Gesundheit, wie z.B. die Anzahl der
Lebenjahre, einzubeziehen, im Gegensatz zur Einbeziehung von in
Geld zu messenden Summen. Zukünftige monetär
auszudrückbare Werte mit einzubeziehen, ist weltweit von
Volkswirten als legitim anerkannt. Weiterhin, wenn man sich auf die
Unterschätzungen in der Analyse der Autoren bezieht, ist es
warscheinlich, dass die Kosten bei einer nichtrauchenden Population
auch niedriger sind bei niedrigen Kostenraten, einschließlich
bei den Raten zwischen 3 und 5%, die als die Raten gelten, die am
warscheinlichsten die soziale Kostenrate beinhalten. Drei
Untersuchungen, die von den Autoren zitiert werden, kalkulierten
höhere lebenslange Kosten für Raucher in den Vereinigten
Staaten. Aber die Autoren bieten keine Erklärung für die
Unterschiede zwischen ihren und den eben erwähnten
Schlussfolgerungen an.
Thomas A. Hodgson, Ph.D.
Centers for Disease Control and Prevention
Hyattsville, MD 20782
An den Herausgeber:
Barendregt u.A. schätzen, dass der Unterschied der
Lebenserwartung von Geburt an zwischen Rauchern und Nichtrauchern
bei Männern bei 7,3 Jahren und bei Frauen bei 6,0 Jahren
liegt. Diese Schätzungen wurden mittels Zahlen aus 5
Kategorien von Krankheiten, die durch Tabak-Genuss ausgelöst
werden, kalkuliert, ohne andere Risiken miteinzubeziehen, und mit
einer feststehenden Rate für alle Altersgruppen. Es ist
selbstverständlich üblich, dass Raucher mehr als eine
dieser Krankheiten haben und Krankheitsraten steigen
verständlicherweise mit steigendem Alter an, da andere
Gesundheitsrisiken ansteigen, ebenso wie Unterschiede in der
Lebenserwartung bei fortgeschrittenem Alter. Obwohl leichte
Abweichungen berücksichtigt werden, wird jedoch keine
Erklärung der möglichen Effekte gegeben, wenn man diese
unteren Grenzen voraussetzt.
Der von den Autoren zitierte Artikel, der ähnliche
Sterblichkeitsunterschiede aufweist
[Quelle],
und auch andere
angeführte Literatur vergleicht männliche ununterbrochene
Zigarettenraucher mit lebenslangen Nichtrauchern, ohne weitere
Risikofaktoren mit einzubeziehen (Raucher haben mehr Stress,
trinken mehr Alkohol, treiben weniger Sport, nehmen mehr Fett in
der Nahrung zu sich und nutzen Sicherheitsgurte weniger als
Nichtraucher). Außerdem hätte eine Studie von 1951 die
50% der Raucher eingeschlossen, die schlagartig aufgehört
haben zu rauchen und welche eine ähnliche Sterberate wie
lebenslange Nichtraucher aufweisen. Zusätzlich sollten diese
Unterschiede bei der Sterberate wegen anderer möglichen
Gesundheitsrisiken in zunehmenden Alter geringer werden, und wegen
der generell längeren Lebenserwartung der jüngeren Kohorten.
Die angeführten Schlussfolgerungen der Autoren sind extrem
beeinflussbar durch Änderungen über Annahmen von
Sterblichkeitsraten. Geringe Reduzierungen von Sterblichkeitsraten
können enorme Unterschiede in Langzeit-Entwürfen
ausmachen, sie können die anfänglichen Kosteneinsparungen
erhöhen und ständig beeinflussen.
James F. Fries, M.D.
Stanford University School of Medicine
Palo Alto, CA 94304-1808
An den Herausgeber:
Die Studie von Barendregt u.A. beachtet nicht, dass in der
angenommenen Menge der Nichtraucher auch ehemalige Raucher
enthalten sind, die eine höhere Sterblichkeits- und
Krankheitsrate aufweisen als diejenigen, die niemals
regelmäßig geraucht haben. In Großbritannien haben
über die Hälfte der Personen, die über 60 Jahre alt
sind, früher regelmäßig geraucht.
Hochentwickelte ursachenbezogene Datensätze sind notwendig, um
die wirklichen für das Gesundheitssystem verursachten Kosten
durch das Rauchen festzustellen. Ökonomen, die sich mit dem
Gesundheitssystem beschäftigen, sind sich einig, dass
vorherschende Studien über Kosten von Krankheiten wenig
Aufschluss geben über zu erwartende lebenslange Kosten und
dass ursachenbezogene Studien einen höheren Stellenwert haben.
Wenn man die Daten dieser Studie mit der gängigen Kostenrate
von 5% und mit der Einbeziehung von zusätzlichen Kosten, die
durch Rauchen verursacht werden, wie z.B. lebenslange Pflegekosten
nach einem Schlaganfall
[Quelle],
neu kalkuliert, ist es unwarscheinlich,
dass das "break-even"-Jahr nach einem kompletten Rauchstop
jemals eintritt. Es ist vernünftig anzunehmen, dass
"würdevolles Altern" ohne Krankheitszustände
verursacht durch Rauchen warscheinlich eine geringe Bürde
für das Gesundheitssystem darstellt.
Dominic Heaney, B.M., B.Ch
National Hospital for Neurology and Neurosurgery
London WC1N 3BG, United Kingdom
An den Herausgeber:
Im Gegensatz zu den Behauptungen von Barendregt u.A. könnte
jede durch das Rauchen verursachte Krankheit, welche enorme Kosten
für das Gesundheitssystem verursacht, die von der
Kostenersparnis durch vorzeitigen Tod nicht gedeckt werden
können, die Ergebnisse ihrer Untersuchung ändern, jedoch
warscheinlich nicht ihre umfassende Schlussfolgerungen.
Zum Beispiel könnten die Ergebnisse von Figure 2 ihres
Artikels sich ändern, wenn die Kosten von Kinderkrankheiten,
verursacht durch elterliches Rauchen, miteinbezogen würden.
Die 4,6 Milliarden US-Dollar, die pro Jahr für die Behandlung
von solchen Erkrankungen von dem amerikanischen Gesundheitssystem
aufgewendet werden, entsprechen fast drei mal der Summe von den 1,7
Milliarden US Dollar, die durch Sterberaten eingespart werden (6200
tote Kinder [meist Kleinkinder] durch rauchende Eltern
[Quelle],
malgenommen mit US-Dollar 3.600 pro Jahr pro Person anfallende
Gesundheitssystem-Kosten, malgenommen mit 75 Jahren verlorengegangen
Lebens [U.S. Lebenserwartung]). Zusätzlich könnten die
Ergebnisse der Autoren sich ändern, wenn die anfallenden Kosten
bei erwachsenen Nichtrauchern, verursacht durch generell
nichttödliche Asthma-Anfälle durch Passiv-Rauchen und
Verbrennungen durch unachtsame Raucher die eingesparten Kosten
durch vorzeitigen Tod bei Rauchern übersteigen. Die Ergebnisse
könnten sich zudem ändern, wenn die Kosten für das
Gesundheitssystem, verursacht durch teure, nichttödliche
Unfälle (z.B. Rückenverletzungen und orthopädische
Behandlungen) miteinbezogen würden. Ein Großteil der 12%
der gesamten Kosten des Gesundheitssystem der USA, die für
Unfälle aufgewendet werden, könnten auf das Konto der
oben genannten Unfälle gehen.
Die gesamten Kosten für das Gesundheitssystem, die mit Rauchen
in Verbindung gebracht werden, schließen die
Behandlungskosten von Kinderkrankheiten, die durch elterliches
Rauchen verursacht werden, nichttödliche durch Rauchen
verursachte Unfälle, Grauer Star bei Rauchern und die oftmals
nichttödlichen, durch Passivrauchen bei anderen Erwachsenen
hervorgerufenen gesundheitlichen Probleme mit ein. Diese Faktoren,
insbesondere in Kombination mit der Einbeziehung einer Kostenrate,
reduzieren die Möglichkeit, dass exzessive
Gesundheitssystemkosten verursacht durch ein komplettes Unterlassen
von Rauchen jemals eintreten werden.
Bruce N. Leistikow, M.D.
University of California
Davis, CA 95616
Ted R. Miller, Ph.D.
National Public Services Research Institute
Landover, MD 20785
An den Herausgeber:
Die Kalkulationen der Autoren Barendregt u.A. der Kosten des
Gesundheitssystems verursacht durch Rauchen mag interessant sein,
aber ihre Folgerung, "letztendlich würde ein
komplettes Unterlassen von Rauchen zu erhöhten
Gesundheitssystemkosten führen" ist irreführend und
gefährlich. Die Autoren implizieren, dass, wenn weitergeraucht
wird, die Gesundheitssystemkosten sich langzeitlich gesehen
verringern würden und Nichtraucher deshalb auf lange Sicht
höhere Kosten verursachen würden. Die Autoren beziehen
jedoch nicht die Jahre mit ein, die durch mit dem Rauchen in
Verbindung gebrachten Sterbe- und Krankheitsfälle verloren
gegangen sind. Die Produktivität um sich strikt in dem von
den Autoren vorgebenen Kontext ökonomischer Fachausdrücke
zu bewegen eines Menschen während dieser verlorenen Jahre
wiegt mit Sicherheit die Gesundheitssystemkosten späterer
Lebensjahre wieder auf...
Christian Sauter, M.D.
University Hospital
CH-8091 Zürich, Switzerland
Die Autoren antworten:
An den Herausgeber:
Hodgson weist korrekterweise darauf hin, dass es mehr Krankheiten,
die durch das Rauchen verursacht werden gibt, als die von uns
aufgeführten Hauptgruppen, aber zusätzliche Krankheiten
würde unsere Schlussfolgerung nur ändern, wenn sie ein
klares extremes Risiko für Raucher darstellen würden,
wenn sie große Kosten verusachen würden und wenn sie
ein geringes Sterberisiko aufweisen würden. Wir können
uns keine solche Krankheit vorstellen. Vier von den fünf
Krankheiten, die von Hodgson erwähnt werden, haben hohe
Sterberaten, und Grauen Star haben wir in unserer Abhandlung
angesprochen.
Hodgson stellt viel höhere Unterschiede in den Pro-Kopf-Kosten
fest. Die angesprochenen 100% Kostenerhöhung bei
männlichen und 70% bei weiblichen Rauchern beziehen sich
jedoch nur auf eine Altersgruppe. Die Unterschiede in den anderen
Altersgruppen gehen konform mit unseren Resultaten, und bei Senioren
sind die Unterschiede sogar noch viel geringer. Wir lehnen das
Einbeziehen von Kostenraten nicht ab. Das Einbeziehen von
Kostenraten beinhaltet die Evaluation von zukünftigen
Ressourcen als Teil einer Entscheidung über die zu
bevorzugende Möglichkeit, wenn man die Wahl hat zwischen
verschiedenen Alternativen. Hodgson ignoriert den Unterschied, den
wir machen zwischen der Schätzung gesamtgesellschaftlicher
Kosten für Raucher und Nichtraucher und der Berechnung einer
eingreifenden Maßnahme. Wir lehnen die Einbeziehung von
Kostenraten in dem besprochenen Fall ab, weil wir bei der
Schätzung von Kosten nicht abwägen, welche Alternative
zu bevorzugen sei. Zudem gibt es in der Interpretation eines
Lebensplanes einer statischen Bevölkerung keine Zeit, und
somit auch keine Zukunft. Das Einbeziehen von Kostenraten in die
Resultate eines Lebensplans verringert die Kosten, die in einem
höheren Alter entstanden sind und nicht an einem bestimmten
zukünftigen Zeitpunkt; dies könnte durchaus die anderen
Resultate anderer Studien erklären, da Nichtraucher im
Durchschnitt älter sind. Wenn man eine eingreifende
Maßnahme evaluiert, bezieht man Kostenraten mit ein und
zeigt, dass die Maßnahmen ökonomisch attraktiv sein
können, da die Einsparungen die eventuell höheren Kosten
übertreffen.
Wir können Fries versichern, dass andere gegebene Risiken in
unserer Analyse beachtet werden und dass die Unterschiede in der
Sterberate zwischen Rauchern und Nichtrauchern sich in einem
höheren Lebensalter verringern: die
Lebensalter-unabhängigen Daten beruhen auf Vorkommnissen von
Krankheiten, nicht auf Sterberaten. Da die Beziehung zwischen
Vorkommnissen und Sterberaten nichtlinear ist, nimmt die Rate von
Krankheitsbezogenen Sterbefällen mit zunehmenden Alter ab,
ebenso wie die gesamte Sterberate: bei Männern von 2,5 in
einem Alter von 65 Jahren zu 1,6 mit 90 Jahren und bei Frauen von
2.2 zu 1,6; bei geringeren Grenzen beträgt die Rate 1,9 zu 1,4
bei Männern und 1,7 zu 1,4 bei Frauen, unter
Berücksichtigung einer Veränderung der Lebenserwartung
von 5,2 und 4,1 Jahren.
Heaney hat Recht, dass eine große Gruppe von jetzigen
Nichtrauchern tatsächlich ehemalige Raucher sind. Diese
Problem taucht immer wieder in epidemiologischen Studien auf; die
Daten werden beeinflusst, wenn sie nicht für Raucher erstellt
werden und im Gegenzug auch für Personen, die niemals geraucht
haben. Wir haben dieses Problem ignoriert, gegründet auf der
Annahme, dass diese Beeinflussung sich in der Toleranzgrenze der
Datensätze befindet.
Ob Studien, die sich auf Vorkommnissen gründen, als
hochwertiger anzusehen sind, hängt von der Absicht der
Studie ab. Wenn man Schätzungen anstellt über
gesamtgesellschaftliche Kosten für Raucher und Nichtraucher,
sind gesamtgesellschaftliche Daten als adäquat anzusehen.
Leistikow und Miller erwähnen korrekterweise die Kosten, die
durch Passivrauchen bei Nichtrauchern verursacht wurden, speziell
bei Kindern. Diese Kosten miteinzubeziehen, würde jedoch nicht
unsere Schlussfolgerungen ändern. Die gesamten Kosten
verusacht durch Lungenkrebes bei Personen im Altern von 1-19 Jahre
machen z.B. nur weniger als 1% von den gesamten Kosten bei
Männern und knapp über 0,5% der Kosten bei Frauen aus.
Sauter weist auf die Kosten von verlorengegangener
Produktivität hin. Genau wie bei manchen anderen finanziellen
Unterschieden zwischen Rauchern und Nichtrauchern, wie z.B. Renten
oder Tabaksteuer, gelten diese Kosten nicht als Kosten für das
Gesundheitssystem und sprengen deswegen den Rahmen unseres
Artikels.
Jan J. Barendregt, M.A.
Luc Bonneux, M.D.
Paul J. van der Maas, Ph.D.
Für die Übersetzung der Zuschriften danke ich vielmals der Stephanie Wiese in Itzehoe. Ohne ihren Fleiß und ihre Fachkenntnisse (Statistik) hätte ich nur das Original anbieten können. Webmaster
2.) Das Klischee von den teuren Senioren
Bei Diskussionen über die Kosten im Gesundheitswesen wird ständig
auf die demografische Entwicklung verwiesen. Aufgrund der zunehmenden Zahl
älterer Menschen komme eine Kostenlawine auf uns, heißt es. Dies
war bis jetzt unbestritten, obwohl es niemand nachweisen konnte. Es wurde
einfach behauptet. Selbst der Hinweis darauf, dass es aus den USA anderslautende
Meldungen gebe, wurde ignoriert.
Jetzt zeigt eine Studie der Max-Planck-Gesellschaft zur Förderung der
Wissenschaften ein anderes Ergebnis auf. Danach nehmen Senioren meist weniger
kostenintensive Therapien wahr als jüngere Menschen, die an der gleichen
Krankheit leiden.
Insgesamt wurden Krankenhausdaten von über 430.000 AOK-Patienten in
Westfalen-Lippe und Thüringen ausgewertet. Bei der Auswertung ergab
sich zunächst, dass nahezu 40 Prozent der Gesamtkosten für
Krankenhausbehandlungen für nur zehn Prozent aller Patienten aufgewendet
werden. Die teuersten Behandlungen erhalten sterbenskranke Frauen im Alter
zwischen 20 und 49 Jahren in den westdeutschen Krankenhäusern. Die Kosten
lagen 1997 mit rund 36.300 Mark um das Vier- bis Fünffache über denen
für Frauen mit eindeutigeren Überlebenschancen.
Ab dem 60. Lebensjahr nehmen die Ausgaben zur Behandlung von lebensbedrohlichen
Erkrankungen laut Studie deutlich ab. Ein über 90 Jahre alter Patient
verursache in Ost und West nur knapp die Hälfte der Klinikkosten eines
65- bis 69-jährigen Patienten, wird berichtet. Allerdings seien die
Ursachen dieser Entwicklung noch nicht klar. Geringere Kosten könnten
auf Rationierungen und den Verzicht auf die optimale medizinische Versorgung
hinweisen. Sie könnten aber auch mit den Wünschen älterer
Menschen nach weniger intensiven und damit meist auch Kosten sparenden Therapien
zusammenhängen. Hier muss also noch weiter geforscht werden.
Die Wissenschaftler stellten fest, dass das medizinische Wissen über
die optimale Behandlung alter Menschen vergleichsweise gering sei, weil in
klinischen Studien Männer und Frauen über 65 Jahre wie beispielsweise
auch Kleinkinder gar nicht berücksichtigt würden. Das bestätigt
die Vermutung, dass ältere Menschen bei allen Untersuchungen und Studien
ausgeklammert werden, obwohl ihre Zahl immer weiter zunimmt. Ärzte
könnten glauben, so wird berichtet, dass der Tod eines älteren
Menschen durch eine körperlich zu stark belastende Therapie leicht als
medizinischer Fehler gewertet werde. Betroffene erhielten daher eher eine
palliative, also eine die Beschwerden einer Krankheit lindernde, aber nicht
ihre Ursache bekämpfende Medizin als eine aggressive medizinische Therapie.
Natürlich ist das nur eine Vermutung, aber keine Deutung, warum die Kosten
im Alter geringer sind.
Fest steht jedoch, dass damit erstmalig neue Tatbestände bekannt werden,
die dem Klischee von den teuren Senioren bei den Kosten im Gesundheitswesen
widersprechen! Man kann nur hoffen, dass diese auch zur Kenntnis genommen werden,
damit das Märchen von den hohe Kosten erzeugenden Senioren vom Tisch kommt.
Denn die wachsende Zahl älterer Menschen muss nicht zwangsläufig zu mehr
Kosten führen.
Walter Hirrlinger
3.) Gesundes Leben entlastet Gesundheitssystem
Die Kostenexplosion im Gesundheitswesen ist nach Auffassung von Medizinern nicht
vorrangig auf die Überalterung der Gesellschaft zurückzuführen. Der ärztliche
Direktor der Universitätsklinik Göttingen, Jekabs Uldis Leititis, verwies auf
Studien des Instituts für Gesundheitsökonomie der Universität Köln, wonach die
demografische Entwicklung lediglich acht bis zehn Prozent der Kostensteigerungen
verursache. Die meisten Kosten fielen in den drei Jahren vor dem Tod an. Das sei
unabhängig davon, ob der Patient 65 oder 90 Jahre alt sei. Deshalb müsse dafür
gesorgt werden, dass die Menschen gesund alt würden. Ein Leben ohne Rauchen und
Übergewicht verhindere nicht nur sieben bis zehn Jahre Siechtum, sondern reduziere
auch die Arzneimittel- und Arztkosten um 20 beziehungsweise 40 Prozent.
Das deutsche Gesundheitswesen könne auf Dauer nur überleben, wenn mehr Gewicht auf
Vorbeugung gelegt werde, sagte Leititis. Werde beispielsweise eine Herzerkrankung
frühzeitig erkannt, so bringe sie pro investierten Euro vier zurück. Dieser Euro
so eingesetzt, dass er die Herzerkrankung vermeidet, bringe sogar 30 Euro. Deshalb
müsse das Geld im Gesundheitswesen stärker so eingesetzt werden, dass es die so
genannten Risikofaktoren einer chronischen Erkrankung im Alter wie Rauchen,
Übergewicht, Alkohol und Bewegungsarmut herabsetze.
Eine Leistungsverweigerung sei dagegen der falsche Weg zur Kosteneinsparung, sagte
Leititis. Auf Grund der geringeren Einnahmen aus Kassenbeiträgen vollziehe sich
jedoch auch bei Hochleistungsärzten ein Umdenken. Wurde bisher jede mögliche Hilfe
geleistet, so müsse künftig auch die Effizienz der Behandlung berücksichtigt werden.
Dabei gehe es um die Sicherung der erforderlichen Qualität und um die ökonomische
Vertretbarkeit. Die Entscheidung, dem Patienten eine Behandlung vorzuenthalten, könne
aber nicht Aufgabe der Ärzte sein. Da müsse die Politik Kriterien vorgeben, forderte
Leititis.
In Greifswald befassen sich seit Donnerstag Mediziner auf einem zweitägigen Symposium
mit der Behandlung von älteren Patienten unter den neuen Rahmenbedingungen der
Gesundheitsreform. Dabei werden Empfehlungen der Greifswalder Universitätsklinik
zur Optimierung der Behandlung von älteren Menschen diskutiert.
Text unter Verwendung von Material von: ddp